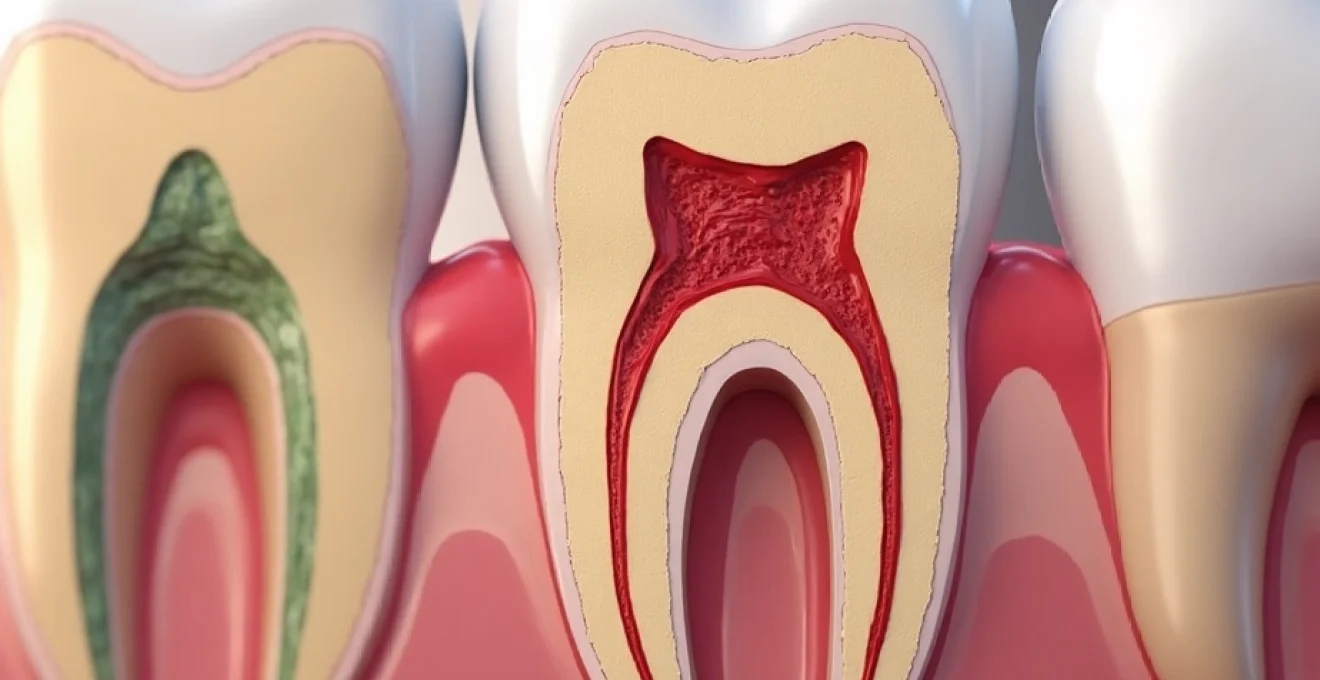
L’abcès dentaire est une infection bactérienne sérieuse qui peut avoir des conséquences importantes sur la santé bucco-dentaire et générale. Cette accumulation localisée de pus au niveau d’une dent ou des tissus environnants nécessite une prise en charge rapide et adaptée. Comprendre les mécanismes de formation, reconnaître les signes précoces et connaître les options de traitement sont essentiels pour prévenir les complications potentiellement graves. Explorons en détail cette pathologie courante mais parfois sous-estimée, ainsi que les approches modernes pour la gérer efficacement.
Pathogenèse et étiologie de l’abcès dentaire
L’abcès dentaire résulte d’une invasion bactérienne au sein des tissus dentaires ou péri-dentaires. Cette prolifération microbienne déclenche une réponse inflammatoire intense, aboutissant à la formation d’une collection purulente. Plusieurs facteurs peuvent favoriser ce processus infectieux :
- Caries profondes non traitées
- Traumatismes dentaires
- Parodontite avancée
- Échec de traitement endodontique
- Fêlures ou fractures dentaires
La progression de l’infection dépend de l’équilibre entre la virulence bactérienne et les défenses immunitaires de l’hôte. Dans certains cas, l’abcès peut rester localisé, tandis que dans d’autres situations, il peut se propager rapidement aux tissus avoisinants, créant une cellulite faciale diffuse.
L’anatomie complexe du système canalaire dentaire joue un rôle crucial dans la pathogenèse. Les canaux accessoires et les tubuli dentinaires offrent des voies de propagation aux bactéries, rendant parfois le traitement conventionnel insuffisant. La compréhension de ces subtilités anatomiques est essentielle pour une prise en charge efficace.
Signes cliniques et diagnostic différentiel
Le diagnostic précoce d’un abcès dentaire est primordial pour éviter les complications. Les manifestations cliniques peuvent varier selon la localisation et le stade de l’infection, mais certains signes sont caractéristiques.
Symptômes caractéristiques de l’abcès périapical
L’abcès périapical, situé à l’apex de la racine dentaire, se manifeste généralement par une douleur intense, pulsatile et localisée. Cette douleur peut s’exacerber à la mastication ou à la percussion de la dent affectée. Un gonflement des tissus mous adjacents est fréquent, pouvant s’étendre à la joue ou aux régions sous-mandibulaires. Dans certains cas, une fistule peut se former, permettant le drainage spontané du pus dans la cavité buccale.
La sensibilité au chaud et au froid est souvent diminuée ou absente, contrairement à une pulpite aiguë. Une mobilité dentaire accrue peut également être observée, témoignant de l’atteinte des tissus de soutien. Il est crucial de noter que certains patients peuvent présenter des symptômes systémiques tels que fièvre, malaise général ou adénopathies cervicales.
Techniques d’imagerie : radiographie rétro-alvéolaire vs CBCT
L’imagerie joue un rôle central dans le diagnostic et la planification du traitement des abcès dentaires. La radiographie rétro-alvéolaire conventionnelle reste un outil de première ligne, permettant de visualiser une éventuelle lésion périapicale, caractérisée par une zone radio-claire autour de l’apex dentaire. Cependant, cette technique bidimensionnelle présente des limitations, notamment pour évaluer l’extension précise de la lésion.
Le Cone Beam Computed Tomography (CBCT) offre une visualisation tridimensionnelle nettement supérieure. Cette technologie permet une évaluation plus précise de la taille et de l’étendue de l’abcès, ainsi que de ses rapports avec les structures anatomiques adjacentes. Le CBCT est particulièrement utile pour planifier une intervention chirurgicale ou pour détecter des canaux accessoires non traités.
Tests de vitalité pulpaire et percussion
Les tests de vitalité pulpaire sont essentiels pour différencier un abcès d’origine endodontique d’autres pathologies. Le test au froid, réalisé avec un spray réfrigérant ou de la glace, permet d’évaluer la réponse pulpaire. Une dent nécrosée ne répondra pas à ce stimulus, contrairement à une dent vitale.
Le test de percussion, effectué en tapotant doucement la dent avec le manche d’un instrument, peut révéler une sensibilité accrue, caractéristique d’une inflammation périapicale. L’association de ces tests cliniques avec l’imagerie permet d’affiner le diagnostic et d’orienter le plan de traitement.
Différenciation avec cellulite faciale et sinusite maxillaire
Le diagnostic différentiel est crucial pour distinguer un abcès dentaire d’autres pathologies aux manifestations similaires. La cellulite faciale, bien que souvent d’origine dentaire, peut présenter un tableau clinique plus diffus avec un œdème extensif. La sinusite maxillaire, quant à elle, peut mimer les symptômes d’un abcès dentaire, en particulier pour les molaires supérieures en raison de leur proximité avec le sinus.
Une anamnèse détaillée, un examen clinique minutieux et des examens complémentaires appropriés sont nécessaires pour établir un diagnostic précis. La collaboration entre dentistes et médecins peut s’avérer précieuse dans les cas complexes pour éviter tout retard de prise en charge.
Traitements endodontiques et chirurgicaux
La prise en charge d’un abcès dentaire repose sur deux principes fondamentaux : l’élimination de l’infection et la préservation de la fonction dentaire. Les approches thérapeutiques varient selon la sévérité de l’infection et l’état général du patient.
Drainage et débridement de l’abcès
Le drainage de l’abcès constitue souvent la première étape du traitement, visant à soulager la pression et à réduire la charge bactérienne. Cette procédure peut être réalisée par voie endodontique, en ouvrant la chambre pulpaire, ou par incision chirurgicale des tissus mous en cas d’abcès sous-périosté.
Le débridement minutieux des tissus nécrotiques est essentiel pour créer un environnement propice à la guérison. L’irrigation abondante avec des solutions antiseptiques, telles que l’hypochlorite de sodium, complète cette phase initiale du traitement.
Thérapie canalaire : technique step-back vs crown-down
Le traitement endodontique vise à éliminer l’infection au sein du système canalaire et à prévenir sa récurrence. Deux techniques principales sont utilisées : la technique step-back et la technique crown-down .
La technique step-back , traditionnelle, consiste à préparer le canal de l’apex vers la couronne, en augmentant progressivement le diamètre des instruments. La technique crown-down , plus moderne, débute par la préparation de la partie coronaire avant de progresser vers l’apex. Cette approche offre plusieurs avantages, notamment une meilleure élimination des débris et une réduction du risque d’extrusion apicale de bactéries.
L’utilisation de systèmes rotatifs en nickel-titane et l’activation ultrasonique des solutions d’irrigation ont considérablement amélioré l’efficacité et la prévisibilité des traitements endodontiques.
Antibiothérapie : amoxicilline vs métronidazole
L’antibiothérapie joue un rôle complémentaire dans la prise en charge des abcès dentaires, en particulier en cas de signes systémiques ou de risque de propagation de l’infection. L’amoxicilline reste l’antibiotique de première intention, efficace contre la plupart des bactéries impliquées dans les infections odontogènes.
Le métronidazole, actif contre les anaérobies stricts, peut être associé à l’amoxicilline dans les cas d’infections sévères ou récalcitrantes. La durée du traitement antibiotique doit être adaptée à la situation clinique, généralement de 5 à 7 jours.
Il est crucial de souligner que l’antibiothérapie seule n’est pas suffisante et doit toujours être associée à un traitement local approprié. L’utilisation raisonnée des antibiotiques est essentielle pour prévenir l’émergence de résistances bactériennes.
Chirurgie apicale et régénération tissulaire guidée
Dans certains cas, notamment lors d’échecs de traitements endodontiques conventionnels, la chirurgie apicale peut être indiquée. Cette intervention consiste à accéder directement à l’apex de la racine par voie chirurgicale, à réséquer la portion apicale infectée et à réaliser une obturation rétrograde.
Les techniques de régénération tissulaire guidée, utilisant des membranes résorbables et des matériaux de comblement osseux, peuvent être associées à la chirurgie apicale pour favoriser la cicatrisation osseuse et prévenir la récidive de l’infection.
L’utilisation de microscopes opératoires et d’instruments ultrasoniques a considérablement amélioré la précision et le pronostic de ces interventions chirurgicales.
Complications systémiques potentielles
Bien que la majorité des abcès dentaires restent localisés, leur potentiel de propagation ne doit pas être sous-estimé. Les complications systémiques, bien que rares, peuvent être graves, voire mortelles.
Propagation de l’infection aux espaces fascials
La diffusion de l’infection aux espaces fascials de la tête et du cou représente une complication redoutable. Les espaces sous-mandibulaire, sublingual et ptérygo-mandibulaire sont particulièrement à risque. Cette propagation peut entraîner une cellulite cervico-faciale extensive, avec risque d’obstruction des voies aériennes supérieures.
La progression rapide de l’infection nécessite une prise en charge urgente, associant drainage chirurgical large et antibiothérapie intraveineuse à large spectre. La collaboration entre chirurgiens-dentistes, chirurgiens maxillo-faciaux et réanimateurs est souvent nécessaire dans ces situations critiques.
Thrombose du sinus caverneux
La thrombose du sinus caverneux est une complication rare mais potentiellement fatale. Elle résulte de la propagation de l’infection par voie veineuse, favorisée par l’absence de valves dans les veines de la face. Les signes cliniques incluent une exophtalmie, une ophtalmoplégie et des troubles de la conscience.
Le diagnostic précoce, basé sur l’imagerie par résonance magnétique, est crucial. Le traitement associe une antibiothérapie intensive, une anticoagulation et parfois une décompression chirurgicale.
Médiastinite descendante nécrosante
La médiastinite descendante nécrosante représente l’une des complications les plus graves des infections cervico-faciales d’origine dentaire. L’infection se propage le long des fascias cervicaux jusqu’au médiastin, entraînant une nécrose tissulaire extensive et une défaillance multi-organique.
Le tableau clinique associe fièvre élevée, douleurs thoraciques et signes de choc septique. Le scanner thoracique est l’examen de choix pour le diagnostic. La prise en charge repose sur un débridement chirurgical agressif, une antibiothérapie à large spectre et des soins de réanimation intensifs.
La mortalité de la médiastinite descendante nécrosante reste élevée, soulignant l’importance d’une prise en charge précoce et multidisciplinaire des infections odontogènes sévères.
Prévention et maintenance parodontale
La prévention des abcès dentaires repose sur une hygiène bucco-dentaire rigoureuse et un suivi régulier par un professionnel de santé. Des mesures simples mais efficaces peuvent considérablement réduire le risque de développer cette pathologie.
Protocole d’hygiène orale renforcée
Un protocole d’hygiène orale renforcée est essentiel pour prévenir la formation d’abcès dentaires. Ce protocole comprend :
- Un brossage dentaire biquotidien avec une technique adaptée
- L’utilisation quotidienne du fil dentaire ou de brossettes interdentaires
- L’emploi d’un bain de bouche antiseptique en complément
- Une alimentation équilibrée, limitant les aliments sucrés et acides
- L’arrêt du tabac, facteur de risque majeur de parodontopathies
L’éducation thérapeutique du patient joue un rôle crucial dans l’adoption et le maintien de ces bonnes pratiques d’hygiène orale.
Détartrage et surfaçage radiculaire
Le détartrage et le surfaçage radiculaire constituent des actes prophylactiques essentiels dans la prévention des abcès parodontaux. Le détartrage élimine les dépôts de tartre supra et sous-gingivaux, tandis que le surfaçage radiculaire vise à nettoyer et lisser les surfaces radiculaires.
Ces procédures, réalisées à intervalles réguliers, permettent de réduire la charge bactérienne et de maintenir un environnement parodontal sain. La fréquence des séances doit être adaptée au profil de risque de chaque patient.
Scellement des sillons et fissures
Le scellement des sillons et fissures est une mesure préventive efficace, particulièrement indiquée pour les molaires définitives chez les enfants et les adolescents. Cette technique consiste à appliquer un
matériau de scellement dans les sillons et fissures des dents pour les protéger contre les caries. Cette barrière physique empêche l’accumulation de plaque bactérienne dans ces zones difficiles à nettoyer.
Le scellement est une procédure simple, indolore et non invasive. Son efficacité a été démontrée dans de nombreuses études, avec une réduction significative du risque carieux sur les surfaces occlusales. La durabilité du scellement peut atteindre plusieurs années avec un suivi régulier.
Innovations dans la gestion des abcès dentaires
Les avancées technologiques et scientifiques ouvrent de nouvelles perspectives dans la prise en charge des abcès dentaires, promettant des traitements plus efficaces et moins invasifs.
Utilisation de lasers Er:YAG en endodontie
Les lasers Er:YAG (Erbium-doped Yttrium Aluminium Garnet) représentent une innovation majeure en endodontie. Leur longueur d’onde spécifique permet une ablation précise des tissus durs dentaires tout en préservant les structures saines environnantes.
Dans le contexte des abcès dentaires, les lasers Er:YAG offrent plusieurs avantages :
- Désinfection efficace du système canalaire
- Élimination de la smear layer, favorisant une meilleure adhésion des matériaux d’obturation
- Réduction de la douleur post-opératoire
- Cicatrisation plus rapide des tissus péri-apicaux
Des études récentes montrent que l’utilisation du laser Er:YAG en complément des techniques conventionnelles améliore significativement le pronostic des traitements endodontiques, notamment dans les cas d’infections récalcitrantes.
Régénération pulpaire par cellules souches
La régénération pulpaire représente un changement de paradigme dans le traitement des dents nécrosées. Cette approche vise à restaurer la vitalité pulpaire plutôt que de simplement obstruer l’espace canalaire.
Le principe repose sur l’utilisation de cellules souches, généralement issues de la pulpe dentaire (DPSCs) ou du ligament parodontal (PDLSCs). Ces cellules sont capables de se différencier en odontoblastes et de régénérer un tissu pulpaire fonctionnel.
Le protocole de régénération pulpaire comprend plusieurs étapes :
- Désinfection approfondie du système canalaire
- Induction d’un saignement apical pour créer un caillot sanguin
- Introduction de cellules souches et de facteurs de croissance
- Scellement coronaire étanche
Les résultats préliminaires sont prometteurs, montrant une reprise de la vascularisation et de l’innervation pulpaire, ainsi qu’une poursuite du développement radiculaire chez les patients jeunes.
La régénération pulpaire ouvre la voie à une approche plus biologique et conservatrice dans le traitement des dents infectées, potentiellement révolutionnant la gestion des abcès dentaires à long terme.
Ces innovations témoignent de l’évolution constante de la dentisterie vers des approches plus précises, moins invasives et axées sur la préservation tissulaire. Elles soulignent l’importance d’une formation continue des praticiens pour intégrer ces nouvelles technologies dans leur pratique quotidienne.
En conclusion, la gestion efficace des abcès dentaires repose sur une approche multidisciplinaire, alliant diagnostic précis, traitement adapté et prévention rigoureuse. Les avancées technologiques et biologiques ouvrent de nouvelles perspectives prometteuses, mais ne remplacent pas les fondamentaux d’une bonne hygiène bucco-dentaire et d’un suivi régulier. La collaboration entre patients et professionnels de santé reste la clé d’une santé bucco-dentaire optimale, prévenant ainsi les complications potentiellement graves des infections dentaires.